- Hematoma Epidural -
Diagnóstico y tratamiento especializado
Solicitar valoración neurológica Consultar dudas específicas
El hematoma epidural es una emergencia neuroquirúrgica que se caracteriza por la acumulación de sangre entre el cráneo y la duramadre (la membrana más externa que recubre el cerebro). Esta condición es frecuentemente causada por un traumatismo craneoencefálico y representa aproximadamente el 1-3% de todos los traumatismos craneales. Sin tratamiento oportuno, puede resultar en daño cerebral permanente o incluso la muerte. Esta página ofrece información educativa sobre el hematoma epidural, su diagnóstico y las opciones de tratamiento disponibles en Las Palmas de Gran Canaria.
¿Qué es un hematoma epidural?
Un hematoma epidural es una acumulación de sangre que se forma entre el cráneo y la duramadre (la capa más externa de las meninges que protegen el cerebro). A diferencia del hematoma subdural, que se encuentra debajo de la duramadre, el hematoma epidural está limitado por las inserciones durales en las suturas craneales, lo que le confiere su característica forma biconvexa o "lenticular" en los estudios de imagen.
Los hematomas epidurales generalmente son causados por:
- Lesión arterial: Aproximadamente el 85% son resultado de una lesión de la arteria meníngea media, que corre entre el cráneo y la duramadre.
- Sangrado venoso: En aproximadamente el 15% de los casos, el sangrado proviene de venas o senos venosos.
La rápida acumulación de sangre en el espacio epidural puede ejercer presión sobre el tejido cerebral y provocar un aumento de la presión intracraneal, lo que constituye una verdadera emergencia neuroquirúrgica que requiere intervención inmediata.
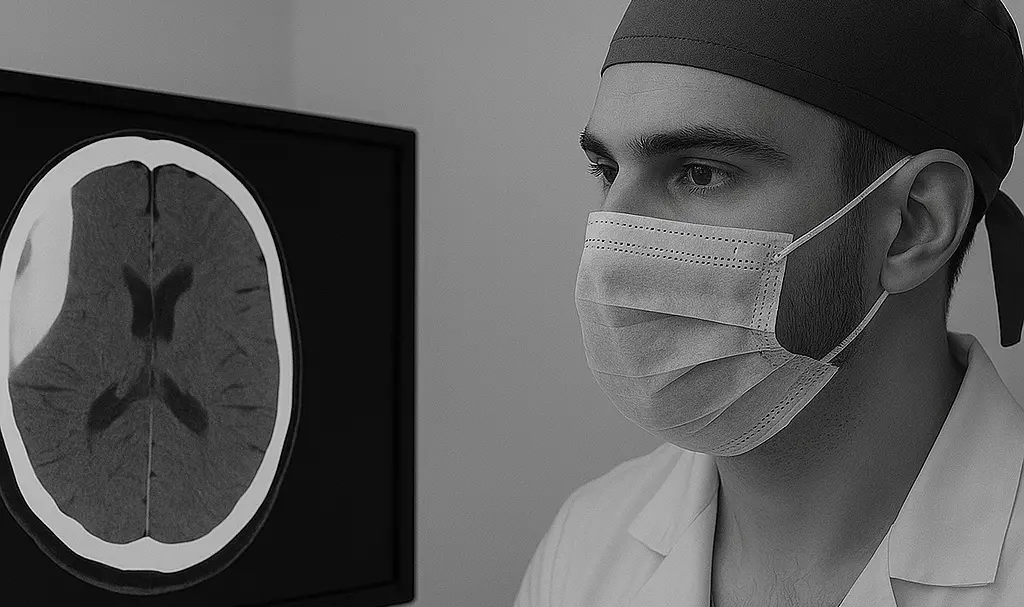

Causas y factores de riesgo del hematoma epidural
El hematoma epidural casi siempre está asociado con un traumatismo craneoencefálico, siendo su causa principal:
- Fractura temporal: En aproximadamente el 85% de los casos existe una fractura del hueso temporal que lesiona la arteria meníngea media.
- Accidentes de tráfico: Son la causa más frecuente de traumatismos que generan hematomas epidurales.
- Caídas: Especialmente desde altura o impactos laterales en la cabeza.
- Agresiones: Golpes directos en la región temporal.
- Actividades deportivas: Deportes de contacto sin protección adecuada.
Los factores que aumentan el riesgo incluyen:
- Edad: Más frecuente en jóvenes y adultos (20-40 años) debido a la mayor adherencia de la duramadre al cráneo en personas mayores.
- Consumo de alcohol: Aumenta el riesgo de traumatismos y altera la coagulación.
- Trastornos de la coagulación: Ya sean congénitos o adquiridos (uso de anticoagulantes).
Síntomas y diagnóstico del hematoma epidural
La presentación clínica característica del hematoma epidural incluye:
- Intervalo lúcido: Un período inicial de pérdida de conciencia seguido de una recuperación aparente y posteriormente deterioro neurológico rápido (presente en 20-50% de los casos).
- Cefalea severa que empeora progresivamente.
- Vómitos, a menudo en proyectil.
- Alteraciones pupilares: Dilatación de la pupila (midriasis) en el lado de la lesión.
- Déficit motor en el lado opuesto al hematoma (hemiparesia contralateral).
- Disminución del nivel de consciencia hasta llegar al coma.
- Crisis epilépticas en algunos casos.
El diagnóstico se basa en:
- Tomografía computarizada (TC) craneal: Es la prueba diagnóstica de elección. Muestra una imagen hiperdensa (blanca) con forma biconvexa o de "lente" entre el cráneo y el cerebro.
- Evaluación neurológica: Escala de Glasgow, examen de las pupilas, respuestas motoras.
- Resonancia magnética (RM): Utilizada en casos selectos o para el seguimiento.
El diagnóstico temprano es crucial, ya que el tiempo entre la lesión y la intervención es un factor determinante para el pronóstico. La "Hora de Oro" en el traumatismo craneoencefálico se aplica especialmente en el hematoma epidural.
Resolver dudas sobre diagnóstico
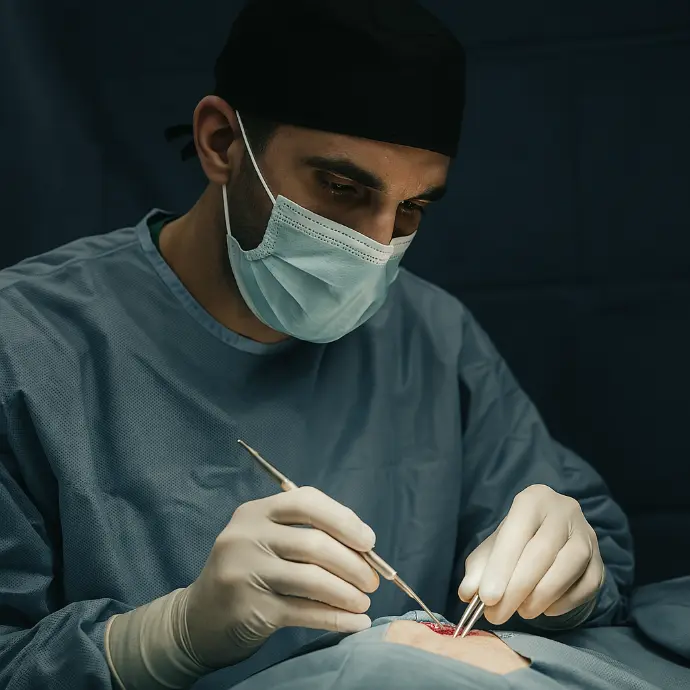
Opciones de tratamiento para hematoma epidural
El hematoma epidural constituye una emergencia neuroquirúrgica que requiere intervención rápida. Las opciones de tratamiento incluyen:
Tratamiento quirúrgico
La craneotomía de urgencia es el tratamiento de elección en la mayoría de los casos. El Dr. Kevin Armas realiza este procedimiento aplicando las técnicas más avanzadas:
- Craneotomía descompresiva: Apertura del cráneo para evacuar el hematoma y controlar el punto de sangrado.
- Identificación y control del vaso sangrante: Generalmente la arteria meníngea media o sus ramas.
- Monitorización intraoperatoria: Para garantizar la integridad de las estructuras neurológicas.
Tratamiento conservador
En casos muy seleccionados (hematomas pequeños, asintomáticos o con tendencia a la reabsorción), puede optarse por manejo conservador con monitorización neurológica estrecha en unidades de cuidados intensivos.
Medidas adicionales
- Control de la presión intracraneal mediante medicamentos o drenaje ventricular en casos necesarios.
- Prevención de crisis epilépticas con anticonvulsivantes.
- Rehabilitación neurológica temprana para maximizar la recuperación funcional.
Pronóstico y factores determinantes
El pronóstico del hematoma epidural depende principalmente de la rapidez del diagnóstico y tratamiento
<4h
Tiempo crítico
La intervención dentro de las primeras 4 horas tras el trauma mejora significativamente las tasas de supervivencia, con mortalidad inferior al 5%.
60%
Recuperación completa
Con tratamiento quirúrgico oportuno, aproximadamente el 60% de los pacientes logra una recuperación neurológica completa o con mínimas secuelas.
20%
Mortalidad global
La tasa de mortalidad general por hematoma epidural se sitúa en torno al 20%, pero puede ser mucho más baja con intervención temprana.
Factores que influyen en el pronóstico
Diversos elementos determinan la evolución y recuperación del paciente
Tiempo hasta la cirugía
El factor pronóstico más importante es el tiempo transcurrido entre el traumatismo y la evacuación quirúrgica. La intervención en las primeras 4 horas maximiza las posibilidades de recuperación completa.
Estado neurológico inicial
La puntuación en la escala de Glasgow al ingreso es un potente predictor del resultado. Pacientes con puntuación superior a 8 tienen mejor pronóstico que aquellos con puntuaciones más bajas.
Lesiones asociadas
La presencia de lesiones cerebrales asociadas como contusiones, lesión axonal difusa o hematoma subdural concomitante empeora significativamente el pronóstico.
Preguntas frecuentes sobre hematoma epidural
Resolvemos las dudas más comunes de nuestros pacientes sobre esta patología
La principal diferencia radica en la localización anatómica: el hematoma epidural se acumula entre el cráneo y la duramadre (membrana más externa de las meninges), mientras que el hematoma subdural se forma entre la duramadre y la aracnoides (siguiente capa meníngea). Además, el hematoma epidural suele ser arterial (85% de los casos), de aparición rápida, con forma biconvexa en las pruebas de imagen y frecuentemente asociado a fractura temporal. Por otro lado, el hematoma subdural es generalmente venoso, de desarrollo más lento, con forma cóncava o de media luna en las imágenes, y más común en personas mayores o con atrofia cerebral.
El intervalo lúcido es un período característico del hematoma epidural en el que el paciente sufre una pérdida inicial de conciencia tras el trauma, seguida de una recuperación aparente durante minutos u horas, para posteriormente deteriorarse neurológicamente de forma rápida. Ocurre en aproximadamente el 20-50% de los casos y está causado por el sangrado progresivo de la arteria meníngea media que va aumentando la presión intracraneal. Su reconocimiento es crucial porque indica la presencia de un proceso expansivo intracraneal que requiere intervención neuroquirúrgica urgente. El intervalo lúcido es un signo de alarma que debe ser conocido por profesionales sanitarios y por el entorno del paciente traumatizado para buscar atención médica inmediata.
No todos los hematomas epidurales requieren intervención quirúrgica, aunque la mayoría sí. El manejo conservador puede considerarse en casos muy seleccionados que cumplan todos estos criterios: volumen del hematoma menor de 30 ml, grosor menor de 15 mm, desplazamiento de línea media menor de 5 mm, ausencia de déficit neurológico (escala de Glasgow de 15 puntos) y posibilidad de monitorización neurológica estrecha en un centro con disponibilidad neuroquirúrgica inmediata. Estos pacientes requieren seguimiento con TC craneal en las primeras 6-12 horas y vigilancia neurológica continua, ya que aproximadamente un 10-20% pueden deteriorarse y requerir cirugía de urgencia. La decisión de manejo conservador vs. quirúrgico debe ser tomada por un neurocirujano experimentado.
Con un diagnóstico y tratamiento precoz, aproximadamente el 60% de los pacientes con hematoma epidural logra una recuperación completa o con mínimas secuelas. Sin embargo, cuando el tratamiento se demora o en casos severos, pueden aparecer secuelas como: déficits motores (debilidad muscular o parálisis), trastornos del lenguaje, alteraciones cognitivas o de memoria, crisis epilépticas postraumáticas, trastornos visuales o del equilibrio, y cambios de personalidad o conducta. La rehabilitación neurológica multidisciplinar (fisioterapia, terapia ocupacional, neuropsicología) es fundamental para maximizar la recuperación funcional tras la intervención quirúrgica. Es importante recordar que la evolución puede prolongarse meses después del traumatismo, con mejorías progresivas en muchos pacientes.
Tras sufrir un traumatismo craneal, deben vigilarse cuidadosamente estos síntomas de alarma que podrían indicar un hematoma epidural u otra lesión intracraneal grave: dolor de cabeza intenso o progresivo, vómitos repetidos (especialmente en proyectil), somnolencia excesiva o dificultad para despertar, confusión o desorientación, alteraciones visuales (visión doble o borrosa), debilidad o adormecimiento en extremidades, convulsiones, pérdida de equilibrio o coordinación, salida de líquido claro por nariz u oídos, y pupilas asimétricas o que no reaccionan a la luz. Es especialmente importante vigilar si hay un período de mejoría aparente seguido de deterioro (intervalo lúcido). Ante cualquiera de estos signos, se debe buscar atención médica inmediata en un servicio de urgencias.
Referencias bibliográficas
Fundamentos científicos que respaldan la información presentada
- Mayo Clinic: Hematoma intracraneal - síntomas y causas
- Instituto Nacional de Trastornos Neurológicos: Lesión cerebral traumática
- PubMed: Epidural hematoma: pathophysiology, diagnosis, and management
- Johns Hopkins Medicine: Hematoma epidural
- American Association of Neurological Surgeons: Hematoma epidural
- Neurocirugía: Guía de práctica clínica sobre tratamiento del traumatismo craneoencefálico
- SciELO: Hematoma epidural traumático
- New England Journal of Medicine: Intracranial Epidural Hematoma
- Sociedad Española de Neurología: Manejo del TCE
- Neurocirugía Contemporánea: Hematoma epidural
- Journal of Neurosurgery: Management of epidural hematomas
- Clínica Barcelona: Traumatismo craneoencefálico
- Neuroscope: Hematoma epidural
- Neurocirugía: Actualización en hematomas epidurales
- Neurocirugía Endovascular: Hematoma epidural - tratamiento neuroquirúrgico
¿Necesita una valoración especializada tras un traumatismo craneal?
El Dr. Kevin Armas es un neurocirujano con amplia experiencia en el diagnóstico y tratamiento de hematomas epidurales y otras lesiones traumáticas cerebrales en Las Palmas de Gran Canaria. Ante cualquier traumatismo craneal con síntomas neurológicos, es fundamental la valoración urgente por un especialista.