- Hematoma Intraparenquimatoso -
Diagnóstico y tratamiento especializado
Solicitar valoración neurológica Consultar dudas específicas
El hematoma intraparenquimatoso es una acumulación de sangre dentro del tejido cerebral (parénquima) causada por la ruptura de pequeños vasos sanguíneos. Representa entre el 10-15% de todos los accidentes cerebrovasculares y constituye una emergencia médica con alta mortalidad y morbilidad. Esta patología puede originarse tanto por traumatismos craneoencefálicos como por causas espontáneas, siendo la hipertensión arterial no controlada el factor de riesgo más importante. Esta página ofrece información educativa sobre el hematoma intraparenquimatoso, su diagnóstico y las opciones de tratamiento disponibles en Las Palmas de Gran Canaria.
¿Qué es un hematoma intraparenquimatoso?
Un hematoma intraparenquimatoso es un tipo de hemorragia intracraneal caracterizada por la acumulación de sangre directamente dentro del tejido cerebral (parénquima). A diferencia de otros tipos de hemorragias cerebrales como las subdurales o epidurales, que se producen entre las capas meníngeas, el hematoma intraparenquimatoso afecta directamente al propio tejido cerebral.
Los hematomas intraparenquimatosos se clasifican según su origen en:
- Traumáticos: Resultantes de un traumatismo craneoencefálico directo.
- Espontáneos: Sin traumatismo previo, generalmente asociados a hipertensión arterial, malformaciones vasculares, uso de anticoagulantes o trastornos de coagulación.
- Secundarios: Asociados a tumores cerebrales, infecciones o trombosis venosa cerebral.
La gravedad de esta patología depende de múltiples factores como el volumen de sangre extravasada, la localización del sangrado, la velocidad de instauración y la extensión a estructuras vecinas como el sistema ventricular.
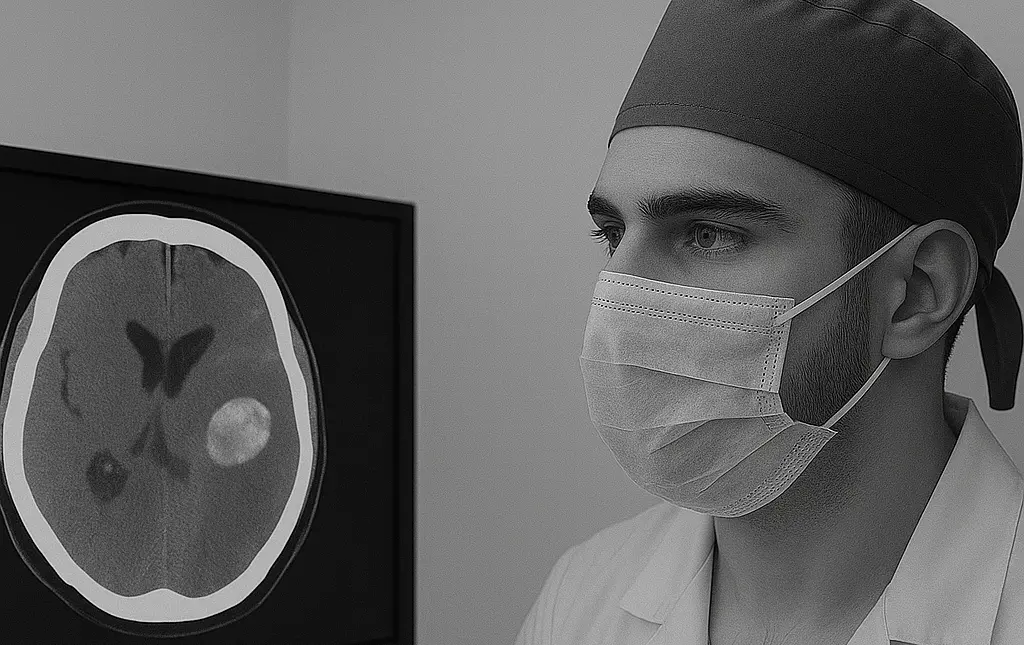

Causas y factores de riesgo del hematoma intraparenquimatoso
Las principales causas y factores de riesgo asociados al desarrollo de hematomas intraparenquimatosos incluyen:
- Hipertensión arterial: Principal causa de hemorragias espontáneas, especialmente en ganglios basales, tálamo, cerebelo y puente.
- Traumatismo craneoencefálico: Impactos directos, contragolpes o lesiones por aceleración-desaceleración.
- Terapia anticoagulante y antiagregante: Aumenta el riesgo y la gravedad de los sangrados.
- Malformaciones vasculares: Aneurismas, malformaciones arteriovenosas, cavernomas o angiopatía amiloide.
- Abuso de drogas: Especialmente cocaína, anfetaminas y drogas simpaticomiméticas.
- Edad avanzada: Mayor fragilidad vascular y mayor prevalencia de angiopatía amiloide.
- Alcoholismo: Alteraciones de la coagulación y mayor riesgo de traumatismos.
- Tumores cerebrales: Especialmente aquellos con alta vascularización.
El conocimiento de estos factores es fundamental para establecer estrategias preventivas y desarrollar un plan terapéutico adecuado para cada paciente.
Síntomas y diagnóstico del hematoma intraparenquimatoso
Los síntomas del hematoma intraparenquimatoso suelen aparecer de forma brusca y pueden incluir:
- Cefalea súbita e intensa ("la peor de la vida")
- Disminución del nivel de conciencia, desde somnolencia hasta coma
- Déficits neurológicos focales según la localización (hemiparesia, afasia, ataxia)
- Náuseas y vómitos
- Rigidez de nuca
- Crisis epilépticas
- Signos de hipertensión intracraneal
- Alteraciones pupilares
El diagnóstico se basa en:
- Tomografía computarizada (TC) craneal sin contraste: Técnica de elección en la fase aguda por su rapidez y disponibilidad. Muestra la hemorragia como una imagen hiperdensa.
- Resonancia magnética (RM): Especialmente útil para identificar lesiones subyacentes como tumores o malformaciones vasculares.
- Angiografía cerebral: Indicada cuando se sospecha malformación vascular o aneurisma.
- Estudios de coagulación: Para descartar trastornos hematológicos.
- Monitorización neurológica: Escala de Glasgow, pupilas, respuestas motoras.
El diagnóstico precoz es crucial para establecer el manejo más adecuado y mejorar el pronóstico del paciente.
Resolver dudas sobre diagnóstico
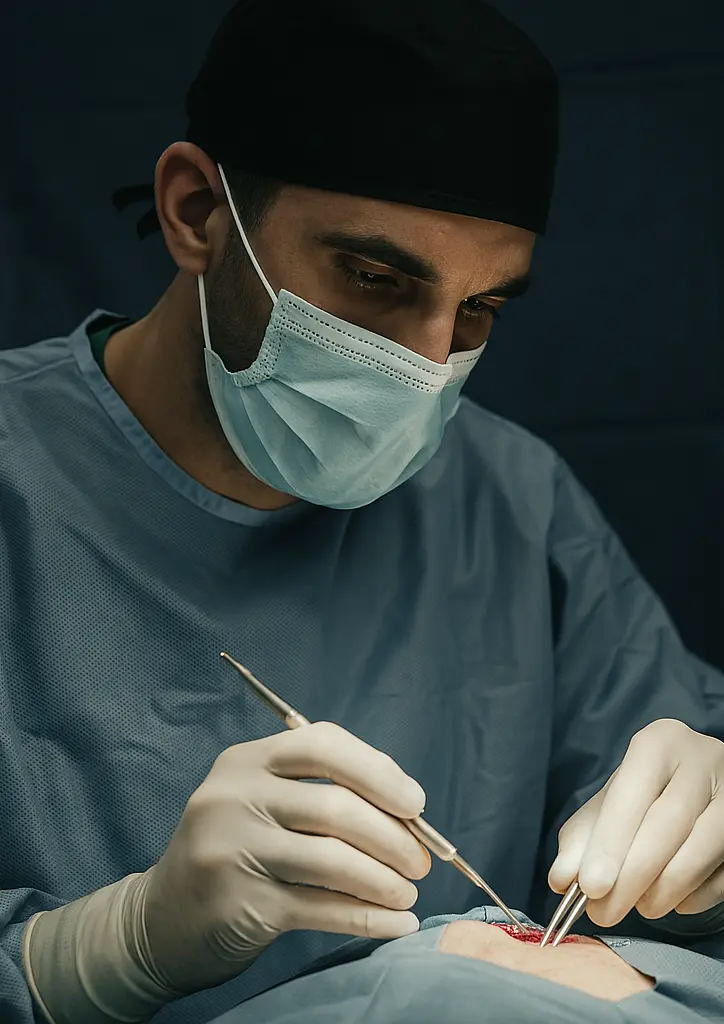
Opciones de tratamiento para hematoma intraparenquimatoso
El manejo del hematoma intraparenquimatoso debe ser individualizado, considerando factores como el tamaño, la localización, la etiología y la situación clínica del paciente. Las principales opciones terapéuticas incluyen:
Tratamiento médico
Indicado en hematomas pequeños (<30cc), profundos o en pacientes con comorbilidades significativas:
- Manejo de la presión intracraneal
- Control de la presión arterial
- Reversión de anticoagulación cuando proceda
- Prevención de complicaciones (convulsiones, infecciones)
- Medidas de soporte en UCI neurológica
Tratamiento quirúrgico
El Dr. Kevin Armas evalúa cuidadosamente la indicación quirúrgica, aplicando diferentes técnicas según cada caso:
- Craneotomía abierta: Para evacuación directa en hematomas superficiales o con efecto masa significativo.
- Técnicas mínimamente invasivas: Evacuación endoscópica o estereotáxica en localizaciones profundas.
- Drenaje ventricular externo: En casos con hidrocefalia obstructiva asociada.
- Craniectomía descompresiva: En pacientes con edema cerebral severo e hipertensión intracraneal refractaria.
Neuromonitorización avanzada
En casos seleccionados, se implementa monitorización invasiva de presión intracraneal, oxigenación cerebral y microdiálisis para optimizar el manejo.
Pronóstico y factores determinantes
El desenlace clínico del hematoma intraparenquimatoso depende de múltiples variables
40%
Mortalidad al mes
La hemorragia intraparenquimatosa tiene una mortalidad aproximada del 40% durante el primer mes, siendo mayor en hematomas de gran volumen o con extensión ventricular.
<30
Puntuación ICH
La escala de ICH (Intracerebral Hemorrhage) con valores menores de 3 puntos se asocia a mejor pronóstico. Esta escala evalúa volumen, localización, nivel de consciencia, edad y origen del sangrado.
20%
Independencia funcional
Solo aproximadamente un 20% de los supervivientes logra una independencia funcional completa a los 6 meses, aunque este porcentaje varía significativamente según los factores pronósticos individuales.
Factores que influyen en el pronóstico
La evolución clínica depende de variables específicas que determinan la gravedad y recuperación
Volumen del hematoma
Hematomas mayores de 30cc supratentoriales o 10cc infratentoriales se asocian a peor pronóstico. Por cada mililitro de sangre extravasada, aumenta la morbimortalidad.
Localización del sangrado
Las hemorragias en tronco cerebral, tálamo o con extensión ventricular tienen peor pronóstico que las localizadas en áreas no elocuentes o superficiales.
Estado neurológico inicial
La puntuación en la escala de Glasgow al ingreso es un potente predictor del resultado. Valores menores de 8 puntos se asocian a mayor mortalidad y peor recuperación funcional.
Preguntas frecuentes sobre hematoma intraparenquimatoso
Resolvemos las dudas más comunes de nuestros pacientes sobre esta patología
El hematoma intraparenquimatoso se produce dentro del propio tejido cerebral (parénquima), afectando directamente a las células cerebrales. En cambio, el hematoma epidural ocurre entre el cráneo y la duramadre, sin afectar inicialmente al tejido cerebral. El hematoma subdural se acumula entre la duramadre y la aracnoides. La hemorragia subaracnoidea se localiza en el espacio subaracnoideo, donde circula el líquido cefalorraquídeo. Esta diferencia en la localización determina síntomas distintos, mecanismos causales diferentes y abordajes terapéuticos específicos para cada tipo.
La hipertensión arterial sostenida daña progresivamente las pequeñas arterias cerebrales (microangiopatía hipertensiva), provocando cambios como lipohialinosis, necrosis fibrinoide y formación de microaneurismas (aneurismas de Charcot-Bouchard). Estos vasos debilitados son propensos a romperse ante incrementos súbitos de la presión arterial o por estrés hemodinámico normal. Las localizaciones más frecuentes de sangrados hipertensivos son ganglios basales, tálamo, cerebelo y protuberancia, donde se encuentran arterias perforantes particularmente vulnerables a estos cambios. El control adecuado de la hipertensión reduce significativamente el riesgo de hemorragia intraparenquimatosa, siendo la medida preventiva más efectiva.
La decisión de intervenir quirúrgicamente se basa en múltiples factores. Generalmente, se considera la cirugía en: 1) Hematomas cerebelosos mayores de 3 cm o con compresión del tronco cerebral/hidrocefalia; 2) Hematomas lobares superficiales mayores de 30 cc, a menos de 1 cm de la superficie cortical, en pacientes con deterioro neurológico progresivo; 3) Pacientes jóvenes con hematomas de volumen moderado-grande y deterioro clínico; 4) Hematomas con efecto masa significativo y desplazamiento de la línea media superior a 5 mm. No se recomienda habitualmente la cirugía en hematomas profundos (ganglios basales, tálamo), pacientes en coma profundo (Glasgow ≤4) sin causa reversible, o hematomas muy pequeños. Cada caso debe evaluarse individualmente, considerando la situación clínica, comorbilidades y preferencias del paciente/familia.
Las secuelas varían según la localización y extensión del hematoma. Las más frecuentes incluyen: déficits motores (hemiplejia o hemiparesia), alteraciones sensitivas, trastornos del lenguaje (afasia), alteraciones visuales, déficits cognitivos y de memoria, problemas de equilibrio y coordinación, epilepsia postraumática, y cambios emocionales o de personalidad. La rehabilitación neurológica multidisciplinar (fisioterapia, terapia ocupacional, logopedia, neuropsicología) juega un papel fundamental en la recuperación funcional. El cerebro posee cierta plasticidad, especialmente en pacientes jóvenes, permitiendo recuperación parcial durante los primeros 6-12 meses tras el evento. El grado de recuperación depende de factores como la edad, estado previo, comorbilidades y la intensidad/precocidad del programa rehabilitador.
Existen varias estrategias para reducir el riesgo: 1) Control estricto de la presión arterial, manteniendo valores recomendados según las características de cada paciente; 2) Monitorización cuidadosa de la terapia anticoagulante, especialmente en ancianos, manteniendo niveles de INR dentro del rango terapéutico; 3) Uso juicioso de antiagregantes plaquetarios, evaluando riesgo-beneficio en cada caso; 4) Abstinencia de drogas simpaticomiméticas como cocaína y anfetaminas; 5) Consumo moderado de alcohol; 6) Detección y tratamiento de malformaciones vasculares incidentales; 7) Utilización de elementos de protección en actividades de riesgo para prevenir traumatismos craneoencefálicos; 8) Control de otros factores de riesgo vascular como diabetes, dislipidemia y tabaquismo.
Referencias bibliográficas
Fundamentos científicos que respaldan la información presentada
- Mayo Clinic: Hemorragia intracerebral - síntomas y causas
- Instituto Nacional de Trastornos Neurológicos: Hemorragia intraparenquimatosa
- New England Journal of Medicine: Intracerebral Hemorrhage
- Sociedad Española de Neurología: Consenso en hemorragia intracerebral
- Johns Hopkins Medicine: Hemorragia intracerebral
- American Heart Association/American Stroke Association: Guidelines for the Management of Spontaneous Intracerebral Hemorrhage
- SciELO: Hemorragia intracerebral
- Journal of Neurosurgery: Management of intracerebral hemorrhage
- American Association of Neurological Surgeons: Hemorragia intracerebral
- Neurología: Manejo en la práctica clínica de la hemorragia intracerebral
- Clínica Barcelona: Hemorragia cerebral
- Neuroscope: Hemorragia intracerebral
- American Stroke Association: Intracerebral Hemorrhage
- Neurocirugía Contemporánea: Hemorragia intracerebral
- Elsevier: Hemorragia intracerebral - fisiopatología, diagnóstico y manejo
- Neurorgs: Hemorragia intraparenquimatosa
- Community Neuro: Hemorragia intracerebral
¿Necesita una valoración especializada tras un traumatismo craneal?
El Dr. Kevin Armas es un neurocirujano con amplia experiencia en el diagnóstico y tratamiento de hematomas intraparenquimatosos y otras lesiones traumáticas cerebrales en Las Palmas de Gran Canaria. Ante cualquier sospecha de hemorragia cerebral, es fundamental la valoración urgente por un especialista para establecer el tratamiento más adecuado.